Frau Rittner, jeder hatte schon mal Schmerzen. Aber was ist das eigentlich: Schmerz?
Schmerz hat grundsätzlich eine Schutz- und Warnfunktion. Es gibt nur ganz, ganz wenige Menschen, die keine Schmerzen empfinden können. Diese akute Schutz- und Warnfunktion des Körpers ist etwas sehr Wichtiges. Es gibt aber auch Schmerz, der sich verselbstständigt: das, was eine chronische Schmerzerkrankung ausmacht. Und chronischer Schmerz hat dann neben dem, was am Körper passiert oder mal passiert ist, noch ganz andere Faktoren, die eine Rolle spielen.
Kleine Nachfrage: Schmerzen nicht empfinden zu können – wen betrifft das?
Menschen, die eine bestimmte Art von Neuropathie, von Nervenerkrankungen haben. In der Regel ist das vererbt und wirklich extrem selten. Das betrifft den ganzen Körper. Die kleinen Kinder beißen sich auf die Zunge, stoßen sich an, verletzen sich, ohne es zu merken. Das ist wirklich etwas ganz Furchtbares, wenn man keinen Schmerz empfinden kann. Akuten Schmerz haben wir in vielen Fällen ganz gut im Griff. Chronischer Schmerz betrifft viele Menschen, aber wir haben ihn noch gar nicht so gut verstanden.
Bis wann ist ein Schmerz akut – ab wann chronisch?
Die gängige Definition im Moment ist zeitlich: zwischen drei und sechs Monaten, dann wird ein Schmerz chronisch. Es gibt aber auch durchaus inhaltliche Kriterien. Immer dann, wenn neben dem Schmerz andere Risikofaktoren eine Rolle spielen: wie man mit Schmerz umgeht, wie sich die Stimmung auf den Schmerz auswirkt, das soziale Umfeld.
Wann verselbstständigt sich ein Schmerz? Und weshalb?
Es gibt drei Faktoren: eine genetische Ausstattung, ein Ereignis wie zum Beispiel der Bandscheibenvorfall oder ein psychisches Ereignis und die Wechselwirkung zwischen Genen und Außenwelt. Da spielt das ganze psychosoziale Umfeld mit hinein. Ich erkläre den Patienten gerne: Wenn Sie die Gene nicht haben, einen Bandscheibenvorfall bekommen und depressiv sind, bekommen Sie keine chronischen Schmerzen. Und wenn Sie zwar die Gene haben und vielleicht Probleme am Arbeitsplatz, aber keinen Bandscheibenvorfall – dann bekommen Sie auch keine. Es müssen viele Faktoren zusammenkommen.
Sehen Sie als Ärztin den Schmerz im Körper?
Es sind Vorgänge, die man im Rückenmark und im Gehirn mit hochspeziellen Funktionsuntersuchungen der Magnetresonanztomografie in der Forschung darstellen kann. Aber noch nicht gut genug: Man kann nicht durch die Aufnahme im normalen Magnetresonanztomografen gleich sagen, ob jemand Rückenschmerzen hat. Und es gibt im Gehirn nicht wie für Sehen oder Hören eine bestimmte Region, die für Schmerz zuständig ist.
Wie messen Sie dann Schmerz?
Schmerz ist subjektiv. Jeder empfindet Schmerz unterschiedlich. Wir nutzen eine Skala von 0 bis 10: von keine Schmerzen bis stärkster Schmerz, den man sich überhaupt vorstellen kann. Das funktioniert im akuten Bereich ganz gut. Was man festgestellt hat: Bei einem Individuum ist das Schmerzempfinden sehr konstant, bei verschiedenen Individuen aber sehr unterschiedlich. Das ist wichtig für uns, weil wir da sehen können, wie der Schmerz im Verlauf einer Therapie abnimmt. Was auch wichtig ist: Beeinträchtigt der Schmerz? Wie ist die Funktionalität? Wie ist es mit Stimmung, Angst, Depression, Stress?
Wenn das Schmerzempfinden konstant ist – ist es dann eine Frage der Veranlagung, ob jemand Indianer ist oder wehleidig?
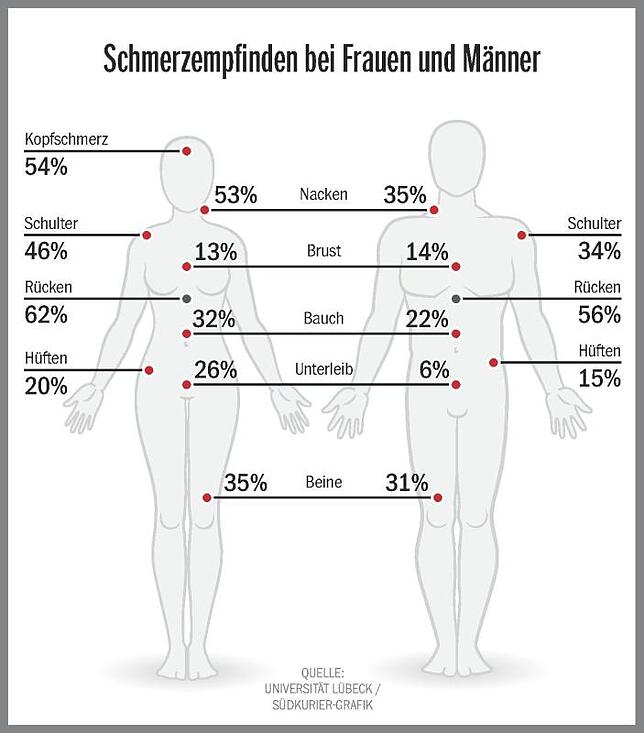
Es wird ja immer diskutiert, ob es einen Unterschied zwischen Männern und Frauen gibt. Die Antwort ist: Man kann es nicht gut genug sagen. In der Tagesklinik haben wir mehr Frauen als Männer. Was aber vielleicht daran liegt, dass die Frauen der Therapie zugänglicher sind.
Schon gewusst?
Jeder kennt das Sprichwort: Indianer kennen keinen Schmerz. Das ist natürlich vollkommener Blödsinn. Auch die Ureinwohner Nordamerikas haben ein Schmerzempfinden und unterscheiden sich dahingehend nicht. Aber woher kommt dann dieser Spruch? Wahrscheinlich geht diese falsche Weisheit auf den Autor Karl May zurück. Der deutsche Schriftsteller hat in seinen Romanen (zum Beispiel im „Schatz im Silbersee“) beschrieben, dass Indianer „von frühester Kindheit an in dem Ertragen körperlicher Schmerzen geübt“ sind. Dadurch könnten sie die größten Qualen ertragen, ohne mit der Wimper zu zucken. (kst)
Ansonsten ist doch das Klischee eher, dass die Männer gerne jammern...
Aber auch das hängt vom Kontext ab. Schmerz kann man auch unterdrücken. Manchmal entdeckt man ja an sich abends einen dicken blauen Fleck und kann sich überhaupt nicht erklären, wo man den eigentlich her haben soll. Schmerz hängt sehr davon ab, was gerade drumherum passiert.
Die Psyche spielt eine große Rolle?
Richtig. Auch das kennt jeder: Unter Stress bekommt man eher mal Spannungskopfschmerzen. Ablenkung ist immer eine ganz gute Strategie. Aber es gibt natürlich Schmerz, da kann man sich nicht ablenken. Den Geburtsschmerz können Sie sich nicht wegdenken. Aber man kann ihn mindern.
Was interessiert Sie als Forscherin?
In der Grundlagenforschung arbeiten wir daran, wie Entzündungs- oder Nervenschmerzen entstehen, wie Barrieren im Körper funktionieren. Im klinischen Bereich haben wir uns auf das komplexe regionale Schmerzsyndrom, auch „Sudeck“ genannt, spezialisiert. Eine Erkrankung, die typischerweise nach einem Bruch der Speiche auftritt. Wenn der Unterarm dann länger eingegipst ist, bekommen die Betroffenen eine Erkrankung an der ganzen Hand. Sie ist geschwollen, blau, schmerzt. Das ist eine Mischung zwischen Entzündungs- und Nervenschmerzen. Oft wird das gar nicht gut und schnell genug diagnostiziert. Wird die Erkrankung nicht rechtzeitig und intensiv behandelt, bekommen die Betroffenen motorische Störungen und Fehlstellungen der Hand. Im schlimmsten Fall können sie sie gar nicht mehr benutzen. Warum bekommen das manche Patienten, andere nicht? Wir wollen herausfinden, wie diese Erkrankung entsteht.
Und wie behandeln Sie?
Wenn man verstanden hat, dass Schmerz etwas Bio-Psycho-Soziales ist, dann muss man die Erkrankung möglichst auch auf allen Ebenen behandeln. Es ist individuell sehr unterschiedlich, was und wie viel der Patient braucht: ein bisschen Medikamente, viel Physiotherapie, Schulung und psychologische Hilfe.
Was sind die schlimmsten Schmerzen?
Das ist subjektiv. Und es ist auch schwierig zu sagen. Ich fände es problematisch, eine Art Hierarchie zu machen. Kopfschmerz, Migräne, Rückenschmerz – wie wollte man da eine Skala erstellen? Das ist auch nicht hilfreich.
Gibt es pauschale Hilfe, die Sie bei allen Schmerzpatienten nutzen?
Die Gruppen- und Einzeltherapie machen wir mit allen Patienten. Die Balance zwischen genügend Bewegung und genügend Entspannung ist bei vielen Schmerzerkrankungen sehr ähnlich.
Ist das ein Plädoyer zu Bewegung statt Schonung?
Bewegung ist auf jeden Fall wichtig. Beim Rückenschmerz hat man früher ja klassisch Bettruhe verordnet und gesagt, dass man sich hinlegt. Das macht man heute gar nicht mehr. Sicher soll man sich mit einem Hexenschuss nicht gerade verausgaben. Aber einfach weiter normale Bewegungen machen, im Alltag bleiben. Schmerzpatienten haben die Tendenz, dass sie sich immer stärker zurückziehen und immer weniger machen. Aber dann rostet man ein und traut sich nichts mehr zu. Ein Teufelskreis.
Was ist mit Schmerzmitteln?
Beim chronischen Schmerz ist der Nachteil, dass die Standardschmerzmittel häufig gar nicht mehr gut wirken. Akuter Rückenschmerz zum Beispiel hat häufig mit Entzündungen und Gewebereizungen zu tun. Da kommen Sie mit einem Medikament gegen Entzündungen wie Diclofenac ganz gut weiter. Bei einem chronischen Schmerz kommt es zu plastischen Veränderungen im Rückenmark und im Gehirn. Da wirkt ein Prostaglandinsynthesehemmer wie das Ibuprofen nicht. Und, was man auch sagen muss: Opiate helfen bei chronischem Schmerz oft nicht gut. Da muss man vorsichtig sein, ob man das überhaupt ausprobieren sollte. Schnell kommt man dann auf Antiepileptika, die gut sind für Nervenschmerzen, oder Antidepressiva. Auch für Patienten, die nicht depressiv sind. Aber wenn ein bestimmter Botenstoff im Gehirn fehlt und die Schmerzhemmung nicht gut funktioniert, kann man mit niedrig dosierten Antidepressiva helfen.
Aber es gibt Fälle, wo Sie medikamentös gar nicht helfen können?
Ja. Das klingt jetzt etwas resigniert, aber wir haben andere Mittel. Es geht darum, aus dem Teufelskreis zu kommen. Bei ausreichend Bewegung, Entspannung braucht man häufig Medikamente nicht mehr.
Kann man Schmerz wirklich unterdrücken? Und kann man das lernen?
Ja. Die Psyche hat einen enormen Einfluss. Alles, was Richtung Ablenkung, Gedankenstopp oder Entspannung geht, ist gut. Es verhindert, dass man in die Spirale kommt.
Wie gut ist der Schmerz eigentlich erforscht?
Die Geburtsstunde der Schmerzforschung wird gerne in der Klonierung des Capsaicin-Rezeptors, also des Rezeptors für den Inhaltsstoff der Chilipfefferschote, gesehen in den späten 1990er-Jahren. Da hat man festgestellt: Schmerz ist nichts, was man sich nur vorstellt. Sondern es gibt wirklich Eiweißmoleküle, die auf diesen Schmerzfasern sitzen. Das hat dann eine rasante Entwicklung bewirkt. Was fehlt, ist die klinische Schmerzforschung. Da haben wir viel Forschungsbedarf.
Kann man sich Schmerz einbilden?
Ich finde den Begriff „einbilden“ schwierig. Die Schmerzwahrnehmung ist psychisch beeinflusst. Schmerz ist das, was der Patient sagt.
Fragen: Alice Natter
Zur Person
Heike Rittner, 50, ist Oberärztin und Fachärztin für Anästhesiologie am Universitätsklinikum in Würzburg. Im Zentrum für Interdisziplinäre Schmerzmedizin leitet sie die Schmerzambulanz und die Schmerztagesklinik. Medizin hat Rittner an der Universität Wien (Österreich) und an der Bayerischen Julius-Maximilians-Universität Würzburg studiert. 2008 hat sie eine Weiterbildung mit Schwerpunkt auf „Spezielle Schmerztherapien" gemacht. Für Heike Rittner ist der „Schmerz bunt, weil jeder Patient seine eigene Schmerzgeschichte mitbringt". (sk)